Cómo hacer una ecografía FAST/eFAST
Lectura sistemática por ventanas para detectar líquido libre, hemopericardio, hemotórax y neumotórax en minutos
*Este es un artículo básico para estudiantes de Medicina y otras Ciencias de la Salud.
- Cómo hacer una ecografía FAST/eFAST
- Introducción
- ¿Qué es FAST y qué agrega eFAST?
- Antes de empezar
- Indicaciones habituales en urgencias
- Sistemática de lectura
- Ventana por ventana (qué ver y qué buscar)
- Interpretación práctica: cómo usar FAST/eFAST en decisiones
- Perlas técnicas y trampas frecuentes
- Documentación y reporte
- Resumen
- Puntos clave
- Referencias
- Artículos relacionados
Introducción
En el paciente politraumatizado, el tiempo importa. La ecografía FAST (y su versión extendida, eFAST) nació como un estudio dirigido para responder preguntas puntuales de triage a la cabecera del paciente: ¿hay líquido libre intraperitoneal? ¿hay líquido pericárdico? ¿hay líquido pleural (hemotórax)? ¿hay neumotórax?
El punto clave es entender qué puede (y qué no puede) hacer: FAST/eFAST es una foto en el tiempo. Un eFAST negativo no elimina la posibilidad de lesiones o colecciones por debajo del umbral detectable, especialmente en pacientes hemodinámicamente estables o cuando todavía no hay líquido libre suficiente. Por eso, si la sospecha clínica persiste o el paciente empeora, el estudio puede repetirse.
¿Qué es FAST y qué agrega eFAST?
- FAST: evaluación dirigida del trauma para buscar líquido libre intraperitoneal y, en la práctica moderna, también evaluación pericárdica y de espacios pleurales para líquido (hemopericardio/hemotórax).
- eFAST: incorpora además la evaluación de pleura anterior para neumotórax (por ausencia de deslizamiento pleural y signos asociados).
Antes de empezar
Para identificación del paciente, indicación y cómo documentar el estudio, usa tu guía base de presentación (cuando la tengas para US). En FAST/eFAST, además conviene confirmar en pocos segundos:
- paciente en decúbito supino cuando sea posible,
- transductor adecuado (y profundidad razonable para el biotipo),
- que estás viendo el espacio correcto (evitar confundir “algo negro” que no corresponde).
Indicaciones habituales en urgencias
FAST/eFAST se utiliza cuando hay una razón clínica válida para buscar sangre/colecciones o aire pleural en contexto traumático. En pacientes inestables, detectar líquido libre puede acelerar decisiones. En pacientes estables, suele integrarse con observación, repetición del estudio y/o TC según el protocolo local.
Sistemática de lectura
Después de verificar la calidad básica de las ventanas, interpreta el estudio con un orden fijo. En FAST/eFAST usa esta secuencia:
Corazón/pericardio → RUQ (Morrison) → LUQ (esplenorrenal) → pelvis → pleura (hemotórax + neumotórax)
Checklist descargable
Descargar checklist eFAST (PDF)
Ventana por ventana (qué ver y qué buscar)
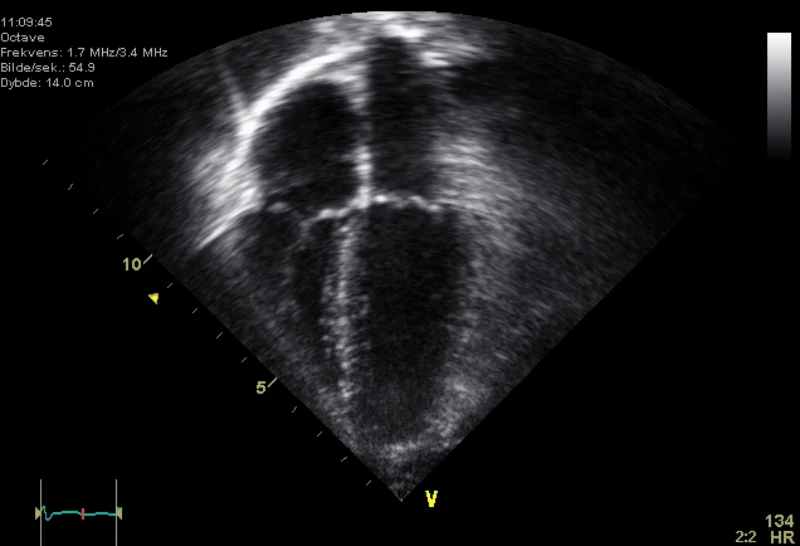
1) Corazón / pericardio
Ventana inicial: subxifoidea. Si es subóptima, usa parasternal o apical (las guías contemplan estas alternativas).
Pregunta: ¿hay líquido pericárdico en un contexto compatible con hemopericardio/taponamiento?
Caso en video: efast ventana subxifoidea
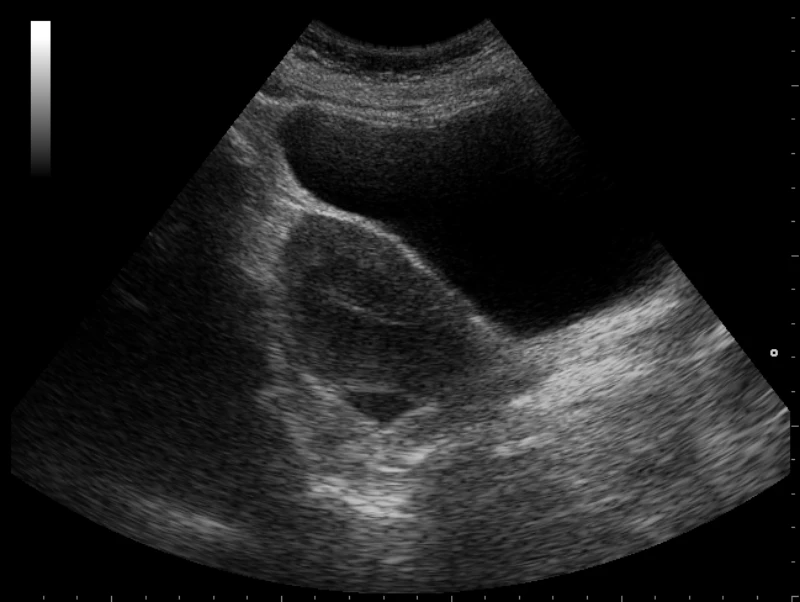
2) RUQ: Morrison + subfrénico + pleura derecha
En RUQ buscas líquido en el receso hepatorrenal (Morrison), perihepático/subfrénico y, en eFAST, “subes” para incluir pleura derecha y buscar líquido por arriba del diafragma.
Caso en video: efast ventana RUQ (Morrison)
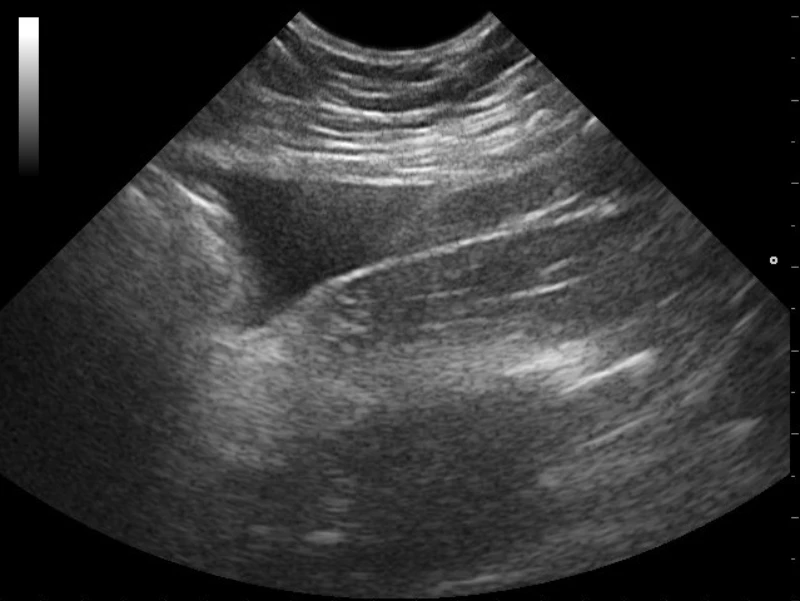
3) LUQ: esplenorrenal + subfrénico + pleura izquierda
Análogo a RUQ: líquido periesplénico/esplenorrenal y revisión pleural izquierda al incluir diafragma y porción torácica.
Caso en video: efast ventana LUQ (esplenorrenal)
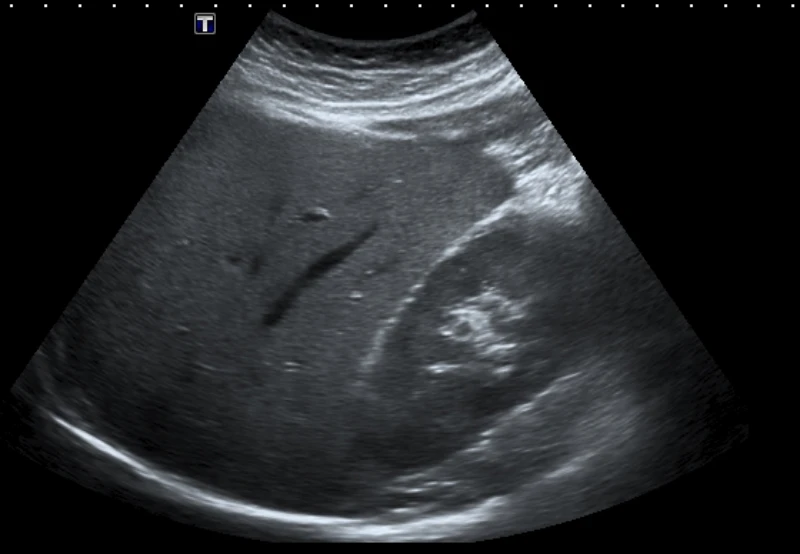
4) Pelvis suprapúbica
Busca líquido libre posterior a vejiga (Douglas/retrovesical). Para pequeñas cantidades, una vejiga más distendida mejora la ventana (cuando sea factible).
Usa cortes transversal y longitudinal para confirmar (planos ortogonales).
Caso en video: efast ventana pelvica
5) Pleura: hemotórax y neumotórax
Hemotórax/derrame: se ve como colección anecoica por arriba del diafragma al explorar espacios pleurales con desplazamiento/angulación del transductor.
Neumotórax: se explora típicamente en 2º–3º espacio intercostal línea medioclavicular (y otros puntos anteriores), idealmente con transductor de alta frecuencia para la línea pleural; si ves lung sliding, excluyes neumotórax en ese sitio. La ausencia de sliding sugiere neumotórax, pero puede verse en otras situaciones sin movimiento pulmonar.
Caso en video: efast ventanas pleurales
Interpretación práctica: cómo usar FAST/eFAST en decisiones
Aquí manda el contexto clínico. A nivel conceptual, FAST tiende a ser muy útil como técnica de “rule in”: cuando es positiva y el paciente está inestable, acelera la toma de decisiones. Pero su negatividad no debe cerrar el caso si el mecanismo o la clínica son preocupantes; considera observación, repetición del estudio y/o TC según protocolo.
Como ejemplo real en urgencias: el estudio prospectivo del Reino Unido (trauma cerrado, FAST por médicos de urgencias) reporta sensibilidad y especificidad altas para su contexto y tiempos de exploración de minutos, pero esto no elimina el riesgo de falsos negativos, sobre todo en estables.
Perlas técnicas y trampas frecuentes
- Pelvis: con vejiga colapsada (p. ej. por sonda Foley), puedes perder sensibilidad para volúmenes pequeños; documenta limitación si aplica.
- Falsos positivos: no todo líquido es sangre. Ascitis, dializado peritoneal, derivación ventriculoperitoneal y otros escenarios pueden simular líquido libre.
- FAST seriado: repetir el estudio puede aumentar la sensibilidad si la clínica cambia o si el sangrado se acumula.
- Obstáculos técnicos: obesidad, gas, enfisema subcutáneo, dolor e inmovilización; si no logras una ventana adecuada, repórtalo como limitación.
Documentación y reporte
Cuando sea factible, guarda imágenes y deja un reporte con:
- ventanas evaluadas,
- calidad (adecuada/inadecuada),
- hallazgos limitados a lo explorado.
Resumen
FAST/eFAST es una ecografía dirigida para el paciente traumatizado, útil para detectar en minutos: líquido libre intraperitoneal, líquido pericárdico, hemotórax y neumotórax. Su mayor fortaleza es el triage rápido, especialmente en inestables; su mayor riesgo es interpretar un FAST negativo como “todo bien”. La clave es una lectura sistemática por ventanas y, cuando aplica, repetir el estudio.
Puntos clave
- La ecografía FAST/eFAST es una herramienta de triage: responde preguntas puntuales.
- Un eFAST negativo no excluye lesión; integra clínica y mecanismo.
- La pelvis puede “fallar” si la vejiga está muy vacía.
- Repetir FAST puede aumentar sensibilidad en escenarios seleccionados.
- Documenta ventanas, calidad y guarda imágenes cuando sea posible.
Referencias
- Bahner, D., Blaivas, M., Cohen, H. L., Fox, J. C., Hoffenberg, S., Kendall, J., Langer, J., McGahan, J. P., Sierzenski, P., Tayal, V. S., & American Institute of Ultrasound in Medicine (2008). AIUM practice guideline for the performance of the focused assessment with sonography for trauma (FAST) examination. Journal of ultrasound in medicine : official journal of the American Institute of Ultrasound in Medicine, 27(2), 313–318. https://doi.org/10.7863/jum.2008.27.2.313
- Richards, J. R., & McGahan, J. P. (2017). Focused Assessment with Sonography in Trauma (FAST) in 2017: What Radiologists Can Learn. Radiology, 283(1), 30–48. https://doi.org/10.1148/radiol.2017160107
- Catan, Felipe & Villao, Diva & Astudillo, Cristian. (2011). Ecografía fast en la evaluación de pacientes traumatizados. Revista Médica Clínica Las Condes. 22. 633-639. 10.1016/S0716-8640(11)70475-8.
- Brenchley, J., Walker, A., Sloan, J. P., Hassan, T. B., & Venables, H. (2006). Evaluation of focussed assessment with sonography in trauma (FAST) by UK emergency physicians. Emergency medicine journal : EMJ, 23(6), 446–448. https://doi.org/10.1136/emj.2005.026864

Esta obra está bajo Licencia Creative Commons Atribución 4.0 Internacional (CC BY 4.0) / This work is licensed under a Creative Commons Attribution 4.0 International License