Inteligencia Artificial en Radiología
Conceptos básicos, usos reales, límites frecuentes y el marco regulatorio europeo explicado en lenguaje clínico
*Este es un artículo básico para estudiantes de Medicina y otras Ciencias de la Salud.
- Inteligencia Artificial en Radiología
- Introducción
- 1. Qué es la IA (y qué no es) en Medicina
- 2. Cómo se usa la IA en Radiología (en ejemplos cotidianos)
- 3. Beneficios reales (cuando está bien implementada)
- 4. Límites y riesgos: lo importante para el médico general
- 5. “¿La IA va a reemplazar al médico?” Lo que sí y lo que no
- 6. Regulación en Europa: lo esencial, explicado sin jerga
- 7. Checklist rápido: cómo leer un informe cuando se menciona IA
- Resumen
- Puntos clave
- Referencias
- Artículos relacionados
Introducción
La IA en Radiología ya no es un tema “de futuro”: muchas herramientas están integradas en equipos, visores o plataformas que usamos todos los días, aunque a veces no se anuncien como “IA”. Para el médico general, esto abre dos necesidades prácticas: entender qué hace realmente (y qué no hace) y saber cómo interpretar resultados apoyados por IA sin caer ni en confianza ciega ni en rechazo automático.
En este post vamos a aclarar lo esencial: qué es la IA, cómo se aplica en Radiología, cuáles son sus beneficios y riesgos reales, y qué ideas básicas conviene conocer sobre regulación en Europa, recordando que cada país puede tener requisitos específicos y que lo recomendable es consultar siempre fuentes oficiales.
1. Qué es la IA (y qué no es) en Medicina
En salud se usa “IA” como término general, pero conviene ubicar tres conceptos:
1.1 IA, machine learning y deep learning
- Machine learning (ML): modelos que aprenden patrones a partir de datos para luego predecir o clasificar.
- Deep learning (DL): subgrupo del ML basado en redes neuronales profundas, especialmente útil en imágenes.
En Radiología, la mayoría de las herramientas actuales son IA “estrecha”: sirven para tareas específicas (p. ej., detectar una alteración, segmentar, medir, priorizar), pero no sustituyen el razonamiento clínico global.
1.2 Qué NO es
- No es “un radiólogo automático” que entiende el contexto completo del paciente.
- No es infalible: puede fallar por cambios de población, equipos, protocolos o por datos distintos a los de entrenamiento.
Idea clínica útil: la IA puede ser muy buena en una tarea puntual, pero su rendimiento depende del escenario donde se usa.
2. Cómo se usa la IA en Radiología (en ejemplos cotidianos)
Para un médico general, lo más útil es reconocer en qué parte del proceso radiológico aparece.
2.1 En la adquisición o reconstrucción
Algunas aplicaciones ayudan a mejorar calidad, reducir ruido y acelerar reconstrucciones (dependiendo de modalidad/equipo). No siempre “se ve” en el informe, pero puede impactar en la calidad final de la imagen.
2.2 En la lectura y el informe (lo más visible)
Aquí están las aplicaciones que más te pueden tocar como solicitante:
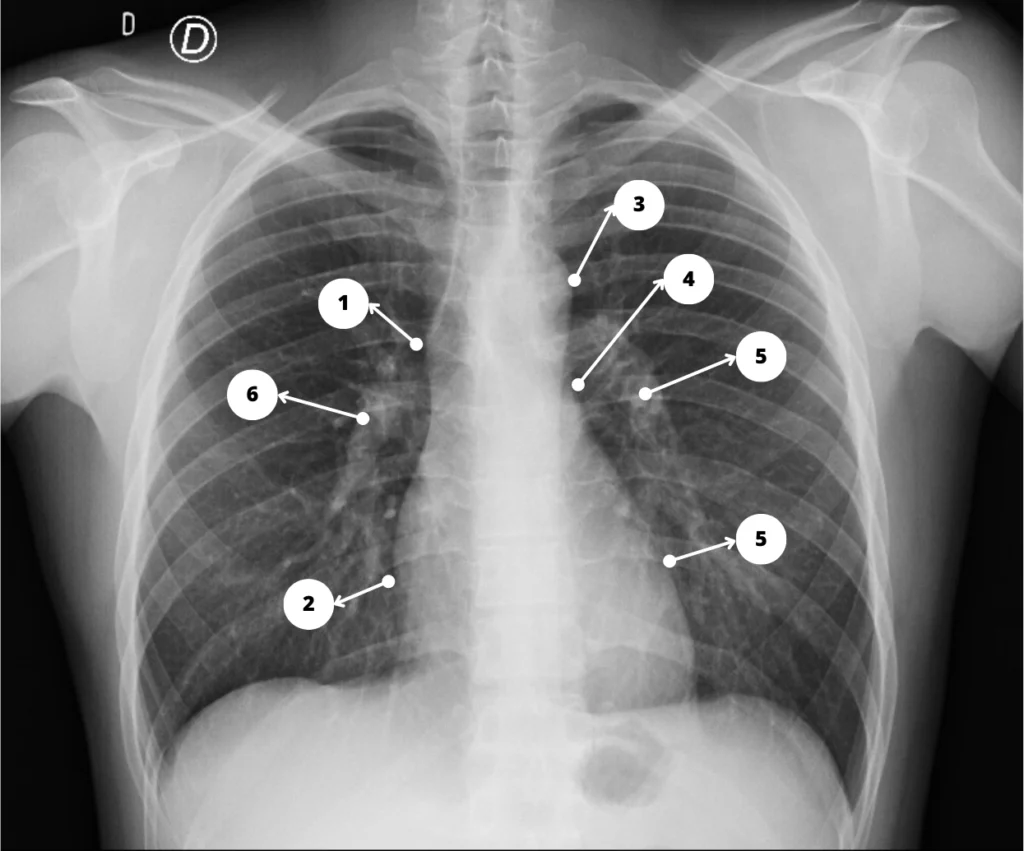
a) Detección / señalamiento de hallazgos
Ejemplos típicos: hemorragia intracraneal en TC, neumotórax en radiografía, hallazgos pulmonares, fracturas en ciertos contextos.
b) Segmentación y medición automatizada
Volumetrías, diámetros seriados, cuantificación (útil en seguimiento oncológico, vascular, etc.).
c) Priorización de estudios (triage)
La IA puede ayudar a ordenar la lista para que casos potencialmente urgentes se revisen antes. Ojo: eso no equivale a diagnóstico definitivo sin lectura humana.
d) Radiomics y predicción (más frecuente en investigación y subespecialidad)
Radiomics extrae características cuantitativas de imágenes para construir modelos. Es un área activa, pero su uso rutinario general aún es variable.
3. Beneficios reales (cuando está bien implementada)
Sin prometer milagros, en la literatura se describen beneficios potenciales:
- Eficiencia: automatiza tareas repetitivas (mediciones, segmentación, ayudas de lectura).
- Apoyo para detectar hallazgos en tareas específicas, como “segunda mirada”.
- Estandarización en mediciones y reportes cuantitativos (con límites).
4. Límites y riesgos: lo importante para el médico general
4.1 Fallas por cambio de escenario (generalización)
Un modelo puede rendir bien en el hospital donde se entrenó y bajar su desempeño en otro por diferencias en equipos, protocolos, prevalencia o población. Este problema se discute como parte de la necesidad de validación y de cautela al extrapolar resultados.
4.2 Sesgos
Si los datos de entrenamiento no representan bien a ciertos grupos, la IA puede funcionar peor en ellos. Este punto es central en la discusión ética de ML en salud.
4.3 “Caja negra” y sobreconfianza
En deep learning no siempre es fácil explicar “por qué” el modelo dio un resultado. Y existe el riesgo de que el usuario confíe de más si lo ve como una autoridad.
4.4 Privacidad y seguridad
IA no es solo el algoritmo: también importa dónde corre, qué datos usa, y cómo se protege la información. El eBook del ESR discute estos puntos como parte de los desafíos de implementación.
5. “¿La IA va a reemplazar al médico?” Lo que sí y lo que no
En la literatura sobre IA en imágenes, el enfoque predominante es IA como apoyo: automatiza, prioriza, cuantifica y asiste, pero no sustituye el razonamiento clínico y la responsabilidad profesional.
En términos prácticos, para el médico general conviene pensarla como:
- Un amplificador (de velocidad y consistencia) en tareas específicas.
- No como un sustituto del juicio clínico, la correlación con síntomas, antecedentes, laboratorio y evolución.
6. Regulación en Europa: lo esencial, explicado sin jerga
No es necesario ser abogado para ubicar tres ideas:
6.1 Muchas IAs médicas se consideran de “alto riesgo”
Las aplicaciones de IA que influyen en decisiones diagnósticas o terapéuticas suelen encuadrarse en categorías de mayor exigencia regulatoria por su impacto potencial en seguridad y derechos. Esto se discute específicamente en la guía práctica para radiólogos sobre regulación en la UE.
6.2 Supervisión humana: la IA no “firma”
En Europa se enfatiza la necesidad de supervisión humana en sistemas de IA usados en salud, especialmente cuando se consideran de mayor riesgo. En la práctica clínica, esto se traduce en que la IA debe integrarse como apoyo, no como “decisión automática” sin revisión profesional.
6.3 Qué debería hacer un médico con esto (muy concreto)
Si en tu entorno se usa IA (o el informe menciona herramientas de apoyo), lo prudente es:
- Saber para qué tarea se usa.
- Evitar asumir que “si la IA no lo marcó, no existe”.
- En caso de hallazgos discordantes con la clínica, volver al radiólogo o discutir el caso.
Recurso útil para lectura y seguimiento (divulgativo):
https://artificialintelligenceact.eu/es/
(Este enlace puede servir para orientación general; para decisiones institucionales o legales, conviene ir a fuentes oficiales y/o asesoría normativa local.)
7. Checklist rápido: cómo leer un informe cuando se menciona IA
Estas preguntas te ayudan a usar la información sin sobreinterpretarla:
- ¿Qué tarea hizo la IA? (detección, medición, triage, cuantificación).
- ¿El resultado se confirma por lectura humana? (en general sí; si no está claro, pregunta).
- ¿Lo que dice la IA coincide con la clínica? Si no coincide, se prioriza el análisis clínico y la discusión con el radiólogo.
- ¿La IA pudo fallar por técnica? (artefactos, mala inspiración en Rx/TC, movimiento, contraste subóptimo, etc.).
- ¿Qué cambió respecto a estudios previos? A veces la IA mide diferente; lo importante es la coherencia clínica y radiológica.
Resumen
La IA en Radiología se usa sobre todo como herramienta de apoyo: puede ayudar a detectar, medir, segmentar o priorizar estudios, pero no reemplaza el juicio clínico ni el rol del radiólogo. Sus límites más importantes para el médico general son la variabilidad fuera del escenario de entrenamiento, los sesgos, la opacidad de algunos modelos y la necesidad de integración responsable.
En Europa existe un marco regulatorio que considera muchas aplicaciones médicas como de mayor exigencia, con énfasis en la supervisión humana. El uso inteligente de la IA empieza por entender qué tarea hace, cuándo puede fallar y cómo interpretarla dentro del contexto del paciente.
Puntos clave
- “IA en Radiología” suele significar herramientas para tareas específicas, no un reemplazo del médico.
- Puede apoyar eficiencia, detección y cuantificación, pero no es infalible.
- Riesgos relevantes: generalización, sesgos y sobreconfianza.
- En la UE, la regulación enfatiza el uso responsable y la supervisión humana en salud.
Referencias
- ESR / EuSoMII Education Committee. ESR Modern Radiology eBook: Artificial Intelligence in Radiology.
- Resühr D, Garnett C. The Good, the Bad, and the Ugly of AI in Medical Imaging.
- Pérez del Barrio A, et al. Inteligencia artificial en Radiología: introducción a los conceptos más importantes.
- Hosny A, et al. Artificial intelligence in radiology.
- Chen IY, et al. Ethical Machine Learning in Healthcare.
- Cheng PM, et al. Deep Learning: An Update for Radiologists.
- Morales Santos Á, et al. La regulación legal de la inteligencia artificial en la Unión Europea: guía práctica para radiólogos.
- Hardy M, Harvey H. Artificial intelligence in diagnostic imaging: impact on the radiography profession.